 发病机制
发病机制
发病机制:无性细胞瘤(dysgermi
noma)多为单侧性,50%发生在右侧,33%~35%在左侧,10%~17%为双侧性。
1.大体 肿瘤为表面光滑的实性结节;切面呈灰粉或浅棕色,肿瘤较大者可有出血、坏死灶;成片的出血、坏死或囊性区常提示合并绒癌或卵黄囊瘤,灶性钙化则有合并性母细胞癌的可能。外检取材时,应仔细观察并在肉眼形态不同的区域分别取材。
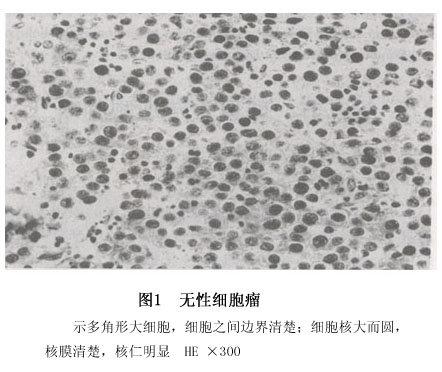
2.镜下 瘤组织由成片、岛状或梁索状分布的圆形或多角形大细胞构成;细胞直径15~25µm,细胞之间边界清楚;细胞核大而圆,核膜清楚,呈空泡状,核仁明显,嗜酸性(图1);分化差的肿瘤细胞异型性明显。间质由不等量的纤维结缔组织和淋巴细胞构成,偶尔由具生发中心的淋巴滤泡形成;有时可见由组织细胞和多核巨细胞构成的肉芽肿样结节。
3.组织化学 与睾丸的精原细胞瘤和纵隔等其他部位的生殖细胞肿瘤相似,肿瘤细胞在组织化学和超微结构上均与原始生殖细胞相同。肿瘤细胞的胞质富于糖原,PAS和碱性磷酸酶呈阳性反应。免疫组织化学染色细胞角蛋白(cytokeratin)阴性,可用于与胚胎性癌或卵黄囊瘤相鉴别;胎盘碱性磷酸酶(placenta specific alkalinephosphatase,PLAP)阳性,可用于与其他非生殖细胞肿瘤鉴别。
4.内分泌 6%~8%的无性细胞瘤含有个别或小簇合体滋养细胞,而形成此瘤的亚型。这些合体滋养细胞HCG(绒毛膜促性腺激素)免疫反应阳性,甚至可使患者血HCG水平上升和残留的卵巢间质黄素化。含有合体滋养细胞的无性细胞瘤,其生物学行为与纯型无性细胞瘤相似,而绒癌的恶性程度则更高。
5.无性细胞瘤与两性畸形的关系 在卵巢无性细胞瘤患者中,因为有少数表现为两性畸形,因而有些作者对无性细胞瘤与两性畸形的关系进行研究。Fathalla收集文献报道36例两性畸形并有无性细胞瘤或精原细胞瘤患者。根据发生肿瘤的性腺及对侧性腺的检查结果,以及性染色质及染色体的测定,均证明发生肿瘤的性腺绝大多数为发育不好的睾丸组织。由于睾丸精原细胞瘤与卵巢无性细胞瘤在病理形态上极为相似,而患者表型为女性,即常被诊断为卵巢无性细胞瘤,实则应称之为性腺生殖细胞瘤。Teter分析了55例经剖腹探查证实性腺发育不良的患者,其中35例核型为XX或XO者无一例发生性腺肿瘤。而20例核型为XY或XO/XY镶嵌型者,其中10例有性腺肿瘤,占50%。因此,他认为性腺不发育患者其核型有Y染色体时才有好发肿瘤的倾向。故卵巢无性细胞瘤患者中所见到的少数两性畸形患者,其核型及性腺多为男性型,是有Y染色体的两性畸形。
 治疗
治疗
治疗:
1.手术治疗
(1)单侧附件切除:大多数卵巢无性细胞瘤患者的年龄为10~30岁,平均21岁。因此手术范围的选择应尽可能保留生理及生育功能,作单侧附件切除,单侧附件切除组的预后并不比广泛手术组差。
在下列情况下,对保守手术治疗需要慎重考虑后酌情决定,或是不考虑单侧附件切除。
①患者为XY核型的两性畸形:为防止对侧发育不良的性腺再发肿瘤,应作双侧性腺切除。
②肿瘤已属晚期:当盆腔内种植转移瘤已侵入对侧卵巢,则不考虑单侧附件切除。若肿瘤虽已有腹主动脉淋巴结及盆腔淋巴结或其他部位广泛转移,但并未累及对侧卵巢及子宫,也可选用单侧附件切除。
③双侧性肿瘤:无性细胞瘤大多数为单侧,仅10%~20%为双侧。而这些双侧性肿瘤中有一部分大体外观为单侧肿瘤,只是通过切开对侧探查时才发现对侧卵巢有极小的肿瘤。由于无性细胞瘤属于恶性肿瘤,既然已是双侧性,就应选择双侧附件及子宫切除。但是近年来的研究发现,化疗对无性细胞瘤有奇效。有学者报道2例卵巢无性细胞瘤腹主动脉淋巴结复发转移,化疗后行二次剖腹探查手术见转移瘤已消失,仅剩下纤维组织及小块坏死区。Schwarta(1992)组有4例双侧性肿瘤,但仅切除一侧卵巢。手术后化疗,其中3例效果很满意,并保留了生育功能。另一例在手术后33个月正当妊娠期发现对侧卵巢无性细胞瘤,作者报道时妊娠已33周。Hudson(1995)报道1例双侧卵巢无性细胞瘤Ⅲ期,治疗后成功受孕。北京协和医院曾收治1例复发性无性细胞瘤,在外院初治手术时见对侧卵巢外观正常,随作单侧附件切除。手术后很快怀孕,术后1年足月分娩一女孩。产后1年又因对侧卵巢无性细胞瘤及盆腔内转移,来北京协和医院手术并在手术后放疗。迄今存活已19年。推测此例初次手术时对侧卵巢很可能已有小型肿瘤。因此在个别情况下,如若对侧卵巢瘤很小,且患者切盼生育、对本瘤的预后有所了解、能做到按医嘱严密随诊观察,也可以考虑单侧附件切除。
(2)淋巴结清扫手术:对于卵巢无性细胞瘤是否需作淋巴结清扫手术,意见有分歧。赞成作清扫手术者,是因为无性细胞瘤的转移发生率高;而不赞成手术者,是由于肿瘤对化疗的高度敏感性。既然单纯化疗对转移性无性细胞瘤的疗效很好,则不必对可能并无转移或仅有小型转移的淋巴结行清扫手术。我们倾向于后者的意见。不过,对于手术时探查发现有增大的淋巴结,也可考虑选择性手术切除。
(3)二次全面病理分期的手术:有些患者在外院初次手术时,仅作患侧附件切除,未行全面病理分期的详细探查。在没有发现肿瘤对化疗的高度敏感性以前,对这种病例往往再行二次全面病理分期及淋巴结清扫手术。现今既知
顺铂联合化疗对无性细胞瘤有奇效,则可通过一系列辅助检查包括CT、B超、血清肿瘤标志物等,全面了解情况后考虑正规而有效的化疗,不必再行分期探查手术。
(4)复发性肿瘤的手术治疗:肿瘤复发部位如果在盆腔,仍可以再次手术切除。北京协和医院有2例盆腔广泛性复发,粘连极重,其中1例已浸润直肠达黏膜层。但经再次手术和术后辅以放疗、化疗,效果很好。此2例随诊已经各有17年及19年,健康情况好。如盆腔无复发仅有远处转移,如肺及纵隔等部位,因放疗效果很好,可不考虑手术治疗。
2.放射治疗 无性细胞瘤是一种对放射线高度敏感及放疗可治愈的肿瘤。手术后加放疗,可使存活率达到100%。但由于无性细胞瘤多数为年轻患者,盆腔部放疗将影响生理及生育功能,因此其治疗上的作用受到了一定的局限。但在下列情况下,放射治疗仍具有重要价值:
(1)患者已有小孩而肿瘤又为晚期,转移或复发瘤较多。可在手术后辅以放疗。
(2)远处转移复发:放疗对于远处转移或复发瘤的效果,早已为不少临床实践所证实。Mahammad组病例中有2例广泛复发者,1例肺转移,1例肝实质内大块转移,皆经放疗后痊愈。北京协和医院有1例左卵巢无性细胞瘤有腹主动脉淋巴结转移,手术切除左侧附件。手术后盆腔及腹主动脉区放疗。治疗后2年纵隔及双肺门有大块转移瘤,作胸部放射治疗及口服沙可来新(溶肉瘤素)化疗,胸部阴影消失,存活20年后死于胃印戒细胞癌。
(3)保留生育功能的放射治疗:为避免放射治疗对正常卵巢的破坏作用,可在放射治疗时覆盖对侧卵巢部位,使其不受照射。Bjorkholm(1990)以此法治疗30例患者,16例以后受孕,所分娩的22个小孩中无一例畸形,有1例死产。北京协和医院也曾有2例以此法治疗后妊娠,其中1例分娩的小孩随诊到20岁。除有尿道下裂以外无其他畸形,且智力正常。另1例分娩的小孩已有5岁,未见明显异常。这种覆盖对侧卵巢的放疗技术,使卵巢所受到的放射量约相当于靶区所受照射量的3%~5%。我们认为既然现今已有充分的资料说明联合化疗对无性细胞瘤有奇效,对于需要保留生育功能的患者仍以选用化疗为宜。
3.化疗 近年来,由于联合化疗用于无性细胞瘤而取得了一些很成功的经验,使化疗有可能取代放疗在无性细胞瘤的治疗地位。Brewer(1999)报道了26例无性细胞瘤经过BEP联合化疗后,96%获得持续缓解。Gema(1992)报道了7例Ⅱ~Ⅳ期无性细胞瘤,经联合化疗后完全缓解已达40~129个月。并有Ⅲ期及Ⅳ期各1例患者未行手术切除,仅做活检证实诊断后化疗。完成化疗后行二次剖腹探查手术,见已无肿瘤迹象。Williams(1991)及Schwartz(1992)分别以联合化疗各治疗26例及20例无性细胞瘤,也获奇效。他们认为,无性细胞瘤可能比其他类型的恶性生殖细胞瘤对化疗更为敏感。
联合化疗的应用药物有VAC、PVB、BEP。
由于卵巢无性细胞瘤对化疗很敏感,故可应用反应较轻的VAC,也可用PVB或BEP,但化疗的疗程数不必太多,可根据临床分期、手术后残存瘤的多少等因素确定。
如果经过详细探查包括淋巴结活检或清扫术,证实肿瘤属临床Ⅰa期,则在手术后不一定附加化疗。Germa(1992)组3例Ⅰa期无性细胞瘤手术后未用化疗,亦未接受放疗,经随诊25~66个月,情况很好。但是,因为无性细胞瘤的淋巴结转移率高,且小型淋巴结转移常常在探查时被遗漏,因而亦有报道临床Ⅰa期患者肿瘤复发率可达20%。为此,Gershenson(1990)仍建议Ⅰa期患者手术后进行短期BEP化疗(3个疗程)。
对于卵巢无性细胞瘤的病情监测,虽然目前尚未有较为特异的肿瘤标志物用来了解病情状态及化疗效果,但血清LDH或NSE检测对于卵巢无性细胞瘤的病情监测还是比较敏感的。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防